发布时间:2025-11-22 00:00:00 阅读量:212
角膜作为眼球前端的透明组织,是光线进入眼内的重要通道,一旦因病变出现混浊、损伤,就会重的影响视力,甚至导致失明。角膜移植术通过植入健康透明的角膜植片,替换病变组织,成为治疗这类眼病的有效方式。
很多患者术前较关心的问题就是术后视力能修复到什么程度。其实角膜移植后的视力修养没有统一标准,会受到手术类型、眼部基础条件、术后护理等多种因素影响。本文结合临床实际情况,详细拆解影响视力修养的关键因素,为患者提供多方面参考。
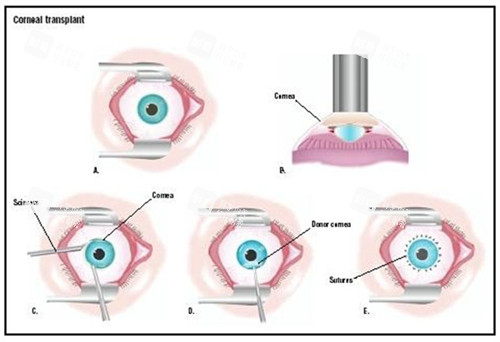
角膜移植术主要分为穿透性角膜移植术、板层角膜移植术和角膜内皮移植术三类,不同术式的操作方式、对眼部结构的干扰程度不同,直接影响视力修养结果。
(一)穿透性角膜移植术
这类手术需要替换全层角膜组织,适用于角膜白斑、重的角膜溃疡、圆锥角膜晚期等病变累及全层角膜的情况。由于手术需切开全层角膜,对眼内结构可能产生一定干扰,术后修养周期相对较长。
如果手术成功且无并发症,视力有机会修养到较好水平,部分患者可达到 0.5 至 1.0 左右。但如果病变已累及眼内其他结构,或术后出现排斥反应、散光等问题,视力修养会受到明显限制。
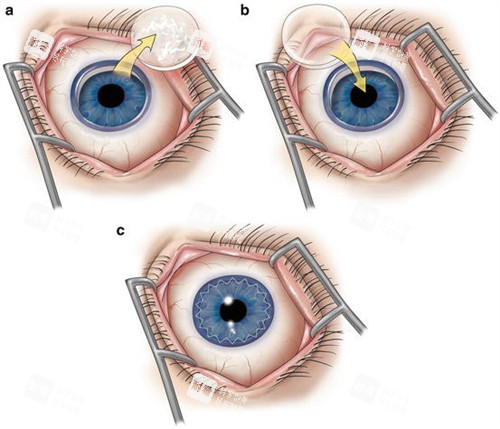
(二)板层角膜移植术
手术仅替换角膜的部分组织,保留了健康的角膜内皮或表层组织,对眼内结构的干扰较小,术后并发症风险相对较低。这类术式适用于角膜表层混浊、部分角膜溃疡等未累及全层角膜的病变。
多数患者术后视力修养较为理想,通常能提升到 0.3 至 0.8 左右,具体修养情况与病变的重的程度、范围密切相关。由于手术创伤更小,视力修养的稳定性也更有支持。
(三)角膜内皮移植术
主要针对角膜内皮细胞功能失代偿的患者,比如大疱性角膜病变等情况。手术仅植入健康的角膜内皮组织,无需切开全层角膜,创伤小、修养快。
术后视力修养潜力较好,不少患者能修养到 0.4 至 0.9 左右,且因对角膜屈光状态影响较小,术后散光等问题相对轻微,视觉质量更优。
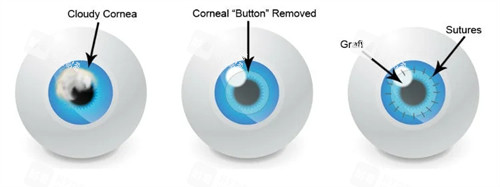
患者术前的眼部健康状况,直接决定了角膜移植后的视力修养上限,是不可忽视的关键因素。
(一)原发病变的重的程度与范围
如果角膜病变仅局限于角膜本身,未累及虹膜、晶状体、视网膜等眼内其他结构,且病变范围较小,术后视力修养潜力更大。
反之,若病变时间长、范围广,或已引发白内障、青光眼、视网膜损伤等并发症,即使成功移植角膜,视力也可能因其他眼部问题而受限。
(二)眼部解剖结构与屈光状态
术前角膜散光程度、眼轴长度、前房深度等解剖结构指标,会影响术后视力修养。术前散光度数较高的患者,术后可能仍残留一定散光,需要通过配镜等方式矫正,才能达到较佳视觉结果。
而眼轴过长的高度近视患者,即使角膜移植成功,也可能因眼底病变等问题,导致视力修养不及普通患者。
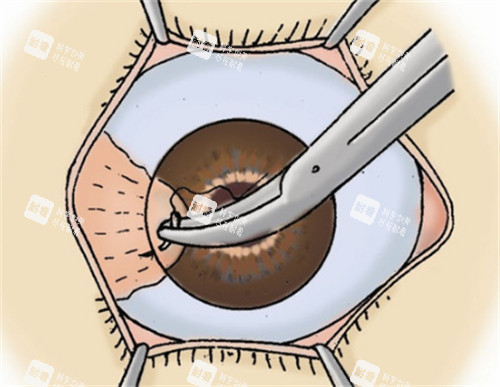
(三)年龄与全身健康状况
年轻患者身体代谢能力强,角膜愈合速度快,免疫功能稳定,视力修养潜力更大,且术后排斥反应的发生率相对较低。而老年患者身体机能有所衰退,修养能力较弱,角膜愈合时间延长,视力修养往往相对缓慢,可能只能达到 0.1 至 0.3 左右。
此外,患有糖尿病、免疫功能低下等全身性疾病的患者,角膜愈合能力会受影响,不仅视力修养不理想,还可能增加术后感染、排斥的风险。
角膜移植术后的修养过程需要规范护理和定期监测,任何环节的疏忽都可能影响视力修养结果。
(一)术后并发症的影响
排斥反应是角膜移植术后较常见的风险之一,若未能及时发现和控制,会导致植片混浊,重的影响视力,甚至导致手术失败。此外,术后感染、眼压升高、缝线松动、角膜散光等并发症,也会不同程度阻碍视力修养。
(二)术后护理与用眼习惯
术后需严格遵循医嘱使用抗生素滴眼液、免疫抑制剂等药物,预防感染和排斥反应。同时要避免眼球受到直接碰撞,术后一年内不宜进行剧烈运动,儿童患者更需格外注意。饮食上需补充优质蛋白质和维生素,戒烟戒酒,避免辛辣刺激食物,促进角膜伤口愈合。
(三)复查与改善训练
术后复查是监测视力修养和及时处理问题的关键。通常术后 3 至 6 个月内需要定期复诊,医生会根据角膜愈合情况调整用药,拆除角膜缝线。部分患者术后可能需要进行视觉训练,或佩戴眼镜、角膜接触镜矫正残留散光,进一步提升视力。
角膜移植后的视力修养是多种因素共同作用的结果,手术类型、眼部基础条件、术后护理等都会直接影响较终结果。患者术前应通过多方面检查明确病情,由特色医生制定合适的手术方案,同时建立合理的视力预期。