发布时间:2026-01-21 00:00:00 阅读量:1058
从实验室到临床,人工眼角膜技术正悄然改变着角膜盲患者的命运,但这条光明之路仍充满挑战。
“我终于能看清妈妈的脸了。”
这是山东眼科医院一位患者在植入人工角膜后说的头一句话。
在此之前,他已在模糊国内外中度过了整整十年。
角膜病是国内外第二大致盲原因:
国内外上有超过1000万人因角膜病导致眼盲。
传统角膜移植主要依赖捐赠,但国内外每年仅有约18万例手术能完成:
供体缺口高达70%以上。
人工角膜技术的出现,为这些终末角膜盲患者带去了新的希望。

人工眼角膜技术目前并不完全成熟:
尽管已有部分产品上市,但其结果和适应症仍然有限,需要不断改进。
人工角膜主要分为两大类型:
一种是使用生物材料制作的生物人工角膜,另一种是使用高分子材料制作的合成人工角膜。
技术层面:
合成材料人工角膜以医用高分子(如聚甲基丙烯酸甲酯等)为核心材料,通过精密加工模拟角膜结构。
这类产品已在部分国内获批用于临时性角膜替代:
稳定性高、制作周期短。
生物工程角膜:
通过将胶原蛋白、脱细胞基质等生物材料与患者自身细胞结合,构建具有活性的角膜组织。
例如利用猪角膜基质经特殊处理的“生物工程角膜”:
在部分轻度至中度角膜损伤病例中已取得成效。
2021年,我国药品看着管理局批准了北京米赫医疗器械有限负责公司生产的创新产品“人工角膜”注册。
该产品采用分体式设计及多期植入的手术方式:
无需供体角膜,为传统角膜移植术禁忌症患者提供了新的治疗途径。
现阶段:
人工角膜主要适用于常规角膜移植失败的双眼角膜混浊性失明患者,一般只作为然后的选择。

生物相容性问题是当前人工角膜技术面临的主要挑战之一:
人工材料可能引发免疫反应,导致移植后浑浊或脱落。
由于人工角膜属于异物:
其中包含的金属或树脂等材料可能引发排异反应,导致角膜溶解或新生血管排斥,影响使用寿命。
长期功能性不足:
现有产品难以完全模拟天然角膜的透光性(>90%可见光透过率)和弹性模量(约3-10 MPa)。
天然角膜具有精细的五层结构,而人工角膜目前还无法完全模拟这种复杂结构。
移植手术需要高度的可靠技能和经验:
人工角膜植入需正确匹配患者眼表曲率,且术后护理要求严苛。
手术可能导致并发症,如感染和排斥反应。
治疗成本也是一大障碍:
人工角膜治疗费用通常超过10万元RMB,国内外仅少数人工角膜产品通过监管审批。
高昂的成本使得许多患者难以承受,限制了技术的普及。
人工角膜的使用寿命因材质和个体差异而有所不同,通常在10年至30年之间。
具体来看:
硅胶角膜的使用寿命较短,大约为10年左右;
PMMA材质的人工角膜使用寿命相对较长,大约为20年左右;
而聚合物材质的人工角膜使用寿命更长,可达到30年左右。
北京协和医院眼科主管医师刘小伟指出:
若未发生排异反应,人工角膜可以长期使用,但出现排异反应的可能性较大。
一旦发生排斥反应导致角膜溶解,则需要尽快将人工角膜取出。
实际使用年限受多种因素影响:
包括患者的年龄、健康状况、眼部状况、植入的人工角膜类型、手术技术和术后护理等。
年轻且身体健康的患者:
眼部状况良好,植入质量高的人工角膜,精细的手术技术以及得当的术后护理都可以延长人工角膜的使用寿命。
为延长人工角膜的使用年限:
患者应定期进行复查,保持良好的眼部卫生,遵医嘱服药,并配合日常护理。
如果出现眼部不适、视力下降等情况,应及时就医。
角膜移植手术是全身器官移植中成功概率更高的一种技术:
这主要得益于角膜的特殊结构:角膜本身没有血管和淋巴管,所以如果进行角膜移植,患者在术后一般不会产生较强的免疫反应。
对于没有新生血管的角膜移植手术:
一般不会出现排异反应,成功概率通常在90%以上。
如果患者眼睛的条件相对较好,只有圆锥角膜或者角膜营养不良等情况,手术成功概率也可以达到90%左右。
然而:
如果患者眼睛的条件相对较差,存在感染或者炎症所导致的角膜病变,则手术成功概率会明显下降,大概为60%-70%左右。
对于高危的角膜移植手术:
如伴有角膜大量新生血管、青光眼、病毒性角膜炎或酸碱烧伤后的角膜病变,出现排异反应的几率比较高,手术成功概率可能不到50%。
活动性的炎症,或者是角膜有一些轻微的新生血管成功概率就会低一些,约为70%-80%。
而如果存在血管翳、角膜混浊,伴随角膜缘血管网白细胞比较多:
移植术后排斥反应几率就比较高,失败率也高,成功概率可能降至40%-50%。
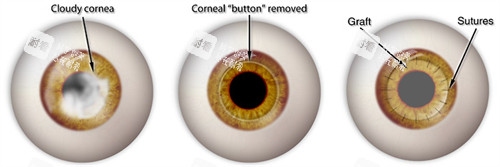
传统角膜移植手术有其两大弊端:
一是角膜供体的来源困难,二是手术成功概率低。
人工角膜的出现及应用为角膜盲患者带来了希望,特别是对于那些不适合进行传统角膜移植的患者。
人工角膜主要针对:
重的的眼部化学伤、热烧伤、斯蒂文强森综合征或类天疱疮造成的眼部损伤,此类患者不适合通过常规的角膜移植进行治疗。
在这种情况下,人工角膜可能是仅有的选择。
在适用范围上:
传统角膜移植适用于大多数角膜疾病,而人工角膜目前主要适用于常规角膜移植失败的双眼角膜混瞎性失明患者,一般只作为然后的选择。
从远期并发症来看:
人工角膜可能面临角膜溶解、植入物排出、房水渗漏、眼内炎、人工角膜后增生膜、青光眼等问题。
而传统角膜移植虽然排斥反应相对较小,但仍可能发生移植失败的情况。
“角膜移植虽然成功概率高,但供体稀缺;人工角膜解决了供体问题,但技术尚未成熟。”
这是当前角膜盲治疗领域的现实困境。
对于患者来说,选择哪种治疗方式需要根据具体病情、眼部条件等因素综合决定。

未来人工角膜技术的发展将集中在多个新领域。
仿生材料开发是一个重要方向,旨在模拟天然角膜的梯度结构(上皮层致密、基质层疏松)。
干细胞与3D打印技术也展现出巨大潜力:
科学家尝试用患者自体干细胞(如角膜缘干细胞)在体外培养角膜组织,或通过3D打印技术构建多层角膜结构。
2022年,印度科学家初次用该技术打印出接近天然角膜厚度的全层模型,但尚未进入人体试验阶段。
基因编辑技术同样被视为未来的重要方向:
通过CRISPR等技术修复导致角膜病变的遗传缺陷,从源头减少移植需求。
这一方法可能从根本解决遗传性角膜疾病问题。
神经再生研究是另一个关键领域:
改善移植角膜的感觉功能对于提高患者生活质量和角膜长期存活率至关重要。
现有的人工角膜往往缺乏神经支配,影响其正常功能。
2023年已有团队报道使用纳米纤维支架成功再生全层角膜的动物实验。
这一进展为全层角膜构建提供了新思路:
通过多层细胞共培养或新型生物材料,模拟天然角膜的5层结构。
随着这些技术的不断突破:
人工角膜有望成为治疗角膜疾病的有效方法,为患有角膜疾病的患者带来新的希望。
在国内外范围内:
人工角膜技术研究正加速推进。
我国科学家自主研发的领扣型人工角膜在所有人工角膜中展现出疗效更好、患者付出成本更低、手术更简单的优势。
技术的突破往往发生在交叉领域:
当材料科学、干细胞技术、3D打印和基因编辑这些新学科深度融合时,或许我们将见证头一代真正可替代人类角膜的生物工程角膜的诞生。
对于正在等待光明的角膜盲患者来说,那一束光正在变得越来越亮。