发布时间:2026-04-08 00:00:00 阅读量:260
“白内障嘛,等熟透了再做手术更好。”这句流传甚广的说法,可能让许多老年朋友错过了更佳治疗时机,甚至埋下了致盲的隐患。在眼科门诊,医生们常常遇到因拖延手术,导致白内障过熟而引发急性青光眼,更终视力严峻受损甚至失明的病例。这绝非危言耸听,而是一个需要被广泛认知的医学事实。
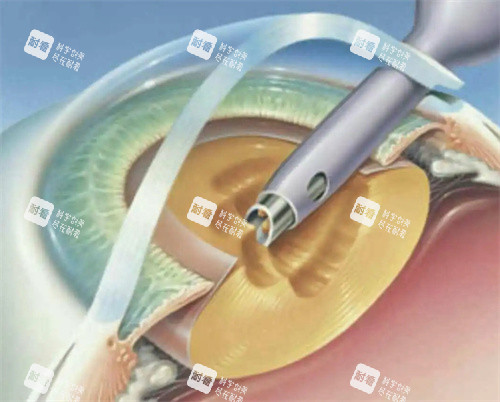
要理解其中的风险,我们首先要了解白内障的发展过程。白内障,主要是由于眼睛的晶状体蛋白质变性,从透明变得混浊,阻碍光线进入眼内,导致视力下降。这个过程通常缓慢,分为初发期、膨胀期、成熟期和过熟期。
在膨胀期,混浊的晶状体会吸收水分,体积增大。此时,它可能向前推挤,使眼睛内部房水循环的“走廊”——前房变浅。对于本身前房就比较浅、房角结构较窄的人(常见于远视眼、短眼轴人群),这就像在狭窄的走廊里又塞进了一个膨胀的物体,极易堵塞房水排出的关键通道(房角),导致房水只进不出,眼压急剧升高,从而诱发急性闭角型青光眼的发作。
如果继续拖延至过熟期,情况则更为复杂。此时,晶状体皮质液化分解,晶状体核下沉,晶状体囊膜的通透性增加甚至破裂。液化的皮质会渗漏到前房,可能被巨噬细胞吞噬。这些“吃饱了”的巨噬细胞同样会堵塞房水外流的小梁网,引发另一种青光眼——晶状体溶解性青光眼。同时,过熟的白内障还可能诱发严峻的眼内炎症(晶状体过敏性眼内炎),或导致支撑晶状体的悬韧带断裂,引起晶状体脱位,这些都可能继发青光眼。
根据中华医学会眼科学分会的数据,在我国,因白内障继发的青光眼约占所有青光眼病例的5%-10%,而在老年人群中,这个比例更高。一旦发生,治疗将变得非常棘手,往往需要紧急手术处理白内障和青光眼,但此时视力修复的预后,已远不如单纯性白内障手术理想。
青光眼之所以被称为“视力的小偷”,是因为其慢性类型早期症状隐匿,而一旦急性发作,则凶险如“杀手”。其本质是病理性眼压升高,超过了视神经所能承受的限度,导致视神经进行性损伤和视野缺损。
当白内障诱发急性闭角型青光眼时,患者会经历剧痛:眼睛胀痛如同要爆裂,同侧头痛,视力骤降,看灯光出现彩虹圈(虹视),常伴有恶心、呕吐。此时眼压可飙升至正常值的数倍(正常眼压范围为10-21mmHg,急性发作时常超过50mmHg甚至更高)。高眼压持续24-48小时,就可能对视神经造成不可逆的损伤。 即便通过药物和手术控制了眼压,已经丧失的视野和视力也大多无法挽回。
因此,等待白内障“熟透”,无异于在眼睛内部安置了一个随时可能引爆的“压力炸弹”。

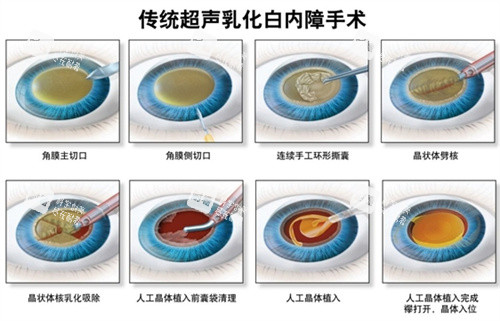
“等熟透了再做”的观念,源于几十年前的旧式白内障手术技术(如白内障囊内摘除术)。那时手术切口大,需要晶体核足够硬才便于完整取出。但自上世纪90年代以来,超声乳化手术已成为主流。该技术通过微小切口(约2-3毫米)伸入超声探头,将混浊的晶状体核击碎吸出,再植入柔软的人工晶体。手术时间短、创伤小、修复快。
正是技术的革新,干净改变了手术时机的理念。如今,眼科医生的共识是:当白内障发展到足以影响日常生活和工作质量时,就可以考虑手术。 具体标准包括:
更佳矫正视力低于0.5(或患者感觉视力已无法满足驾驶、阅读、看电视等日常需求)。
白内障引起了其他眼部问题,如膨胀期导致前房变浅、有青光眼发作风险,或晶状体源性青光眼、葡萄膜炎等。
因白内障影响,眼底有严峻疾病(如糖尿病视网膜病变、视网膜静脉阻塞等)需要治疗,却无法看清眼底。
等待白内障过熟,不仅增加手术难度和风险(如悬韧带脆弱易断、囊膜破裂、术后炎症反应重),更可能如上文所述,引发青光眼等严峻并发症,让一个简单的复明手术,变成一场挽救视力的紧急抢救。

避免悲剧发生的关键在于科学认知和主动干预:
定期眼科检查:40岁以上人群,尤其是有白内障或青光眼家族史、高度近视、远视、糖尿病患者,应每年进行1-2次多方面的眼科检查,包括视力、眼压、裂隙灯(检查前房深度和晶体状况)和眼底检查。
摒弃陈旧观念:一旦被确诊为有临床意义的白内障,并符合手术指征,应听从可靠医生的建议,积极考虑手术治疗,不要盲目等待。
警惕危险信号:如果出现视物模糊加重、眼睛胀痛、虹视、偏头痛伴恶心呕吐等症状,应立即就医,排查急性青光眼。
治疗需多方面:对于已因过熟期白内障继发青光眼的患者,治疗原则是“降压”与“除因”并举。通常需要尽快使用降眼压药物控制眼压,并急诊或亚急诊下行白内障摘除联合青光眼手术(如房角分离、小梁切除等),以解除病因,挽救视功能。
眼睛是感知的窗口,视力健康不容侥幸。白内障手术是一项非常成熟且结果立竿见影的技术,拖延至“熟透”,绝非明智之举,反而可能将自身置于青光眼这一致盲性眼病的风险之中。从今天起,让我们摒弃过时的观念,用科学的眼光看待白内障,通过定期的可靠检查,把握更佳治疗时机,守护清晰“视”界,远离本可避免的视力灾难。记住,在眼睛健康的问题上,预防和及时治疗,永远比事后补救更为重要。