发布时间:2026-04-15 00:00:00 阅读量:264
随着年龄的增长,许多老年人开始面临视力下降的困扰。在众多眼部疾病中,白内障和青光眼是两种比较常见且危害重的的“视力杀手”。然而,这两种疾病在病因、症状、治疗及预后上存在本质区别。了解这些差异,不仅有助于早期识别和干预,更能避免因混淆而延误比较佳治疗时机。
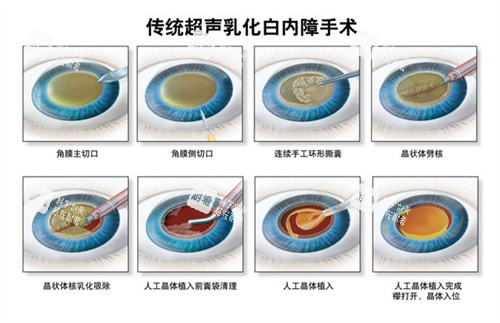
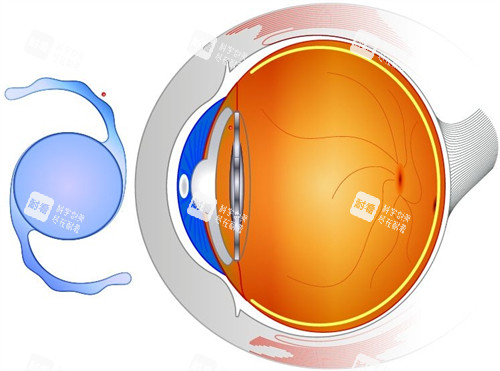
白内障是指眼睛的晶状体逐渐变得混浊,导致视力模糊,就像透过毛玻璃看国内外。这是一种与年龄密切相关的退行性病变。据统计,我国60岁以上人群白内障发病率高达80%,而80岁以上老人几乎人人都有不同程度的白内障。
病因与症状
白内障的主要成因是晶状体蛋白质变性,通常与老化、紫外线长期暴露、糖尿病、长期使用激素类药物等因素有关。患者早期可能仅感觉视力轻微模糊、色彩变暗,随着病情发展,会出现视物重影、眩光、夜间视力下降,比较终可能导致失明。
关键事实
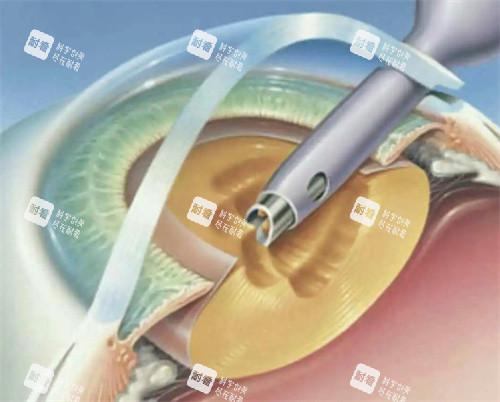
值得庆幸的是,白内障是一种可逆性眼病。目前,手术是必须被证实有效的治疗方法。通过超声乳化吸除混浊的晶状体,并植入人工晶体,患者视力通常能得到显著改善。

与白内障不同,青光眼是一组以视神经萎缩和视野缺损为特征的不可逆性眼病。它被称为“沉默的视力小偷”,因为早期往往没有明显症状,等患者察觉时,视神经损伤已难以挽回。
病因与机制
青光眼的核心问题是眼压升高超过视神经承受范围。正常情况下,房水在眼内循环保持动态平衡,当房水排出通道受阻,眼压便会升高,压迫视神经,导致神经纤维逐渐死亡。根据国内外卫生组织的数据,青光眼是国内外第二大致盲眼病,仅次于白内障,但却是头一位不可逆致盲眼病。
类型与表现
青光眼主要分为开角型和闭角型。开角型青光眼进展缓慢,早期几乎无症状;闭角型青光眼可能急性发作,出现眼痛、头痛、恶心、虹视(看灯光有彩虹圈)等紧急症状,需立即就医。我国原发性闭角型青光眼患病率较高,与东方人眼球解剖结构特点有关。
这是两者比较根本的差异。白内障通过手术可以重获清晰视力,而青光眼造成的视神经损伤一旦发生便无法改善,治疗只能控制病情进展,保存现有视力。
治疗目标不同
白内障治疗以手术为主,目标是“复明”;青光眼治疗以药物、激光或手术降低眼压,目标是“保视力”,防止进一步恶化。
检查方式不同
白内障诊断主要依靠裂隙灯检查晶状体混浊程度;青光眼诊断则需要测量眼压、检查房角、评估视神经及视野检查,更为复杂。
预防策略不同
预防白内障可通过防晒(戴防紫外线眼镜)、控制血糖、避免长期使用激素等;预防青光眼则强调定期眼科检查,尤其是高危人群(有家族史、高度近视、糖尿病患者)。
老年人护眼指南
定期检查是关键
建议50岁以上人群每年进行一次齐全眼科检查。青光眼早期诊断至关重要,许多社区医院已开展免费青光眼筛查项目。
症状识别要警惕
若出现视力逐渐模糊、眩光加重,应排查白内障;若出现眼胀、鼻根酸涩、视野缩小或急性眼痛头痛,需紧急排查青光眼。
科学治疗勿拖延
白内障不必等到“成熟”再手术,当视力下降影响生活质量时即可考虑手术。青光眼需长期随访治疗,不可自行停药。
生活方式调整
均衡饮食,多摄入富含维生素C、E的蔬果;避免长时间暗环境用眼;保持情绪稳定,避免过度兴奋或忧郁,这些都可能诱发青光眼急性发作。
“白内障熟了才能手术”:过时观念。现代超声乳化手术早期即可进行,减少手术风险。
“眼压正常就不会得青光眼”:错误。约有20%-30%的青光眼患者眼压在正常范围内,称为“正常眼压性青光眼”。
“青光眼就是眼压高”:不齐全。眼压高是主要风险因素,但视神经对压力的耐受性个体差异非常大。
“眼药水可以治疗好白内障”:没有科学依据。目前没有任何药物被证实能逆转或消除白内障。

白内障和青光眼虽同为老年人常见眼病,但本质截然不同。前者如可驱散的迷雾,通过手术多能重见光明;后者如悄然而至的小偷,一旦得手便难以挽回。这种根本区别决定了我们必须采取不同的应对策略:对白内障,我们抱有乐观的复明期待;对青光眼,我们保持警惕的长期管理。
随着我国人口老龄化加速,关注老年眼健康已成为全社会的重要课题。科学认知、定期检查、及时干预,才能让每一位老人在岁月流转中,依然保有清晰视界,享受高质量晚年生活。记住:眼睛的衰老虽不可避免,但失明绝非必然归宿。掌握正确的眼健康知识,就是送给父母和自己比较珍贵的明眸礼物。