发布时间:2025-05-23 16:30:14 阅读量:1188
耳再造手术是针对耳部结构缺失或畸形的一种修复性外科技术,核心目标是通过医学手段重建接近正常形态的耳廓。这项技术主要服务于先天性耳廓发育异常患者及因外伤、疾病导致耳部缺失的群体,其本质是利用生物材料或自体组织重塑耳部外观,而非完全复制生理功能。随着材料科学与显微外科技术进步,现代耳再造已形成多套成熟方案,但手术方案需根据个体情况定制,无法通过单一模式解决所有问题。
先天性小耳畸形患者是耳再造手术的主要群体。这类畸形通常表现为耳廓部分或完全缺失、耳道狭窄甚至闭锁,可能伴随听力障碍。医学上将其分为三个等级:
Ⅰ度畸形:耳廓结构轻度异常,可通过局部整形改善;
Ⅱ度畸形:耳廓主体结构缺失超过50%,需借助再造技术;
Ⅲ度畸形:耳廓完全缺失或仅有残余组织,必须进行全耳再造。
值得注意的是,并非所有小耳畸形患者都需要手术。部分患者可能选择佩戴义耳或通过发型修饰外观,手术决策需结合畸形程度、心理需求及家庭意愿综合评估。
外伤性耳缺失是另一类适应症。车祸、动物咬伤、烧伤等意外可能导致耳廓部分或全部离断。这类损伤往往伴随皮肤软组织缺损,修复难度高于先天性畸形。手术时机需根据伤口愈合情况确定,通常在创伤后6-12个月进行,待局部血运稳定后再实施再造。
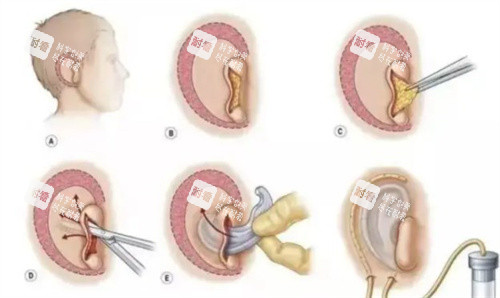
耳再造的核心在于解决两大难题:支架材料与皮肤覆盖。目前主流技术分为两类:
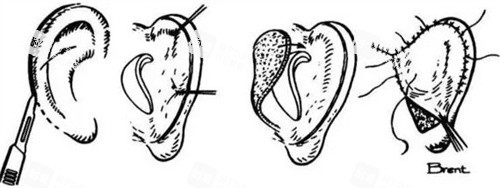
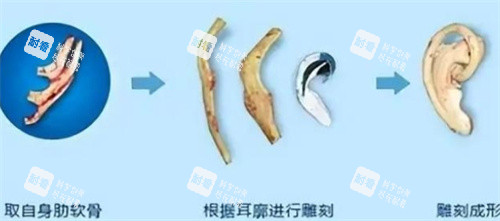
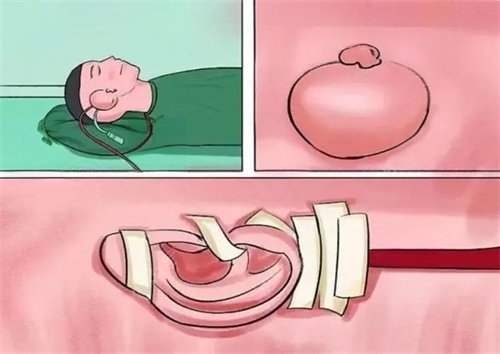
自体肋软骨雕刻法
材料来源:取自患者第6-8肋软骨,经雕刻形成耳廓支架。
优势:生物相容性较好,无排异风险,术后触感自然。
局限:需患者肋软骨发育成熟(通常建议6岁以上),且手术创伤较大。
典型流程:分2-3期完成——首期埋入皮肤扩张器,二期植入雕刻好的肋软骨支架,三期进行精细修整。
人工材料植入法
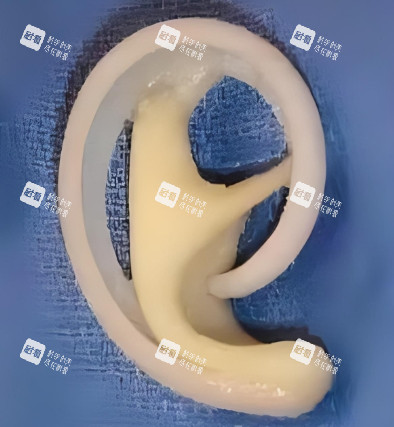
材料选择:多采用高密度多孔聚乙烯(Medpor)或钛合金支架。
优势:无需取自体组织,缩短手术周期,适合肋软骨钙化或拒绝二次创伤的患者。
风险:存在材料外露、感染可能,需严格把控适应症。
扩张器技术的引入显著提升了手术结果。通过在残耳区域埋置扩张器,定期注水扩张皮肤,可为再造耳提供足够的覆盖组织。这种“预扩张”策略减少了皮肤移植需求,使再造耳轮廓更清晰。
并非所有耳部缺损都适合再造手术,医学界有明确评估标准:
肯定适应症:
耳廓缺失面积超过50%;
严峻影响心理健康(需心理评估支持);
单侧畸形伴听力障碍需改善声源定位能力。
相对禁忌症:
全身性疾病未控制(如糖尿病、凝血障碍);
局部皮肤的感染或放疗史;
对手术结果存在不切实际期待。
对于双侧小耳畸形患儿,手术需分阶段进行,通常先完成一侧再造,待患儿适应后再处理对侧。部分患者可能需要联合外耳道成形术以改善听力,但这属于独立手术,与耳廓再造无必然关联。
耳再造手术的结果取决于规范护理:
术后72小时:密切观察支架是否移位,避免术区受压;
1-2周:拆线后需佩戴耳罩保护,防止意外撞击;
3个月内:避免剧烈运动,防止切口瘢痕增生;
长期随访:每半年复查一次,监测支架稳定性及皮肤状态。
需特别强调的是,再造耳不具备正常耳的听觉功能,其外观也难以做到与健侧完全对称。患者需建立合理预期,避免将影视作品中的“理想病例”作为参照标准。
时机选择:先天性畸形建议学龄前完成手术(5-8岁),外伤患者需待局部条件稳定;
团队资质:选择具备整形外科与耳鼻喉科双资质的医疗机构,主刀医生需有50例以上同类手术经验;
方案沟通:术前应通过3D打印模型预演结果,明确多期手术次数及可能存在的色差问题;
心理建设:建议术前接受专科心理询问,尤其是青少年患者,需评估手术对社交心理的影响。
耳再造手术是医学技术与人文关怀的结合体,其价值不仅体现在解剖结构重建,更在于帮助患者重获社会认同感。随着组织工程学发展,未来或许能通过细胞培养技术实现“真耳再生”,但现阶段,科学认知手术边界、理性设定治疗目标,仍是医患双方共同的职责。