发布时间:2025-12-17 00:00:00 阅读量:686
黑暗中等待光明,科技正为数百万盲人带来新的希望,但这条复明之路仍充满挑战与未知。
眼科医院候诊室里,李伟紧张地摩挲着导盲杖。
失明五年,他早已习惯了黑暗,但今天的心情却不同往日——医生将向他介绍一种可能让他重见光明的新技术:3D人工眼球。
“技术很靠前,但价格不菲,而且还要等待一段时间。”医生的话让李伟刚燃起的希望又蒙上一层阴影。
这是国内外4300万盲人正共同面临的现实——突破性技术近在咫尺,却又远在天涯。
香港科技大学范志勇团队:
在《自然》杂志上发表了令人瞩目的研究成果——国内外首款3D人工眼球EC-EYE。
这款仿生眼球的设计完全参照真实人眼,直径约2厘米,与正常人眼大小无异。
性能参数:
纳米传感器密度高达人类视网膜的10倍以上,响应速度仅19.2毫秒,比人眼感光细胞快2-7倍。
这意味着理论上它的成像分辨率可能超越人眼,甚至能够实现超乎常人的视觉体验。
技术核心:
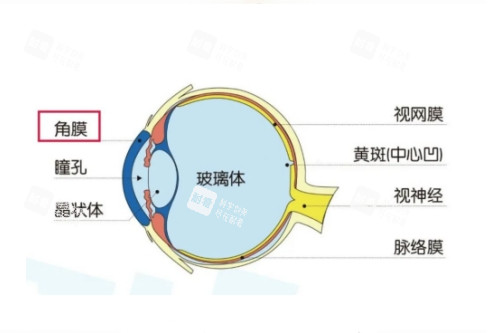
EC-EYE采用半球形铝钨膜基底与钙钛矿纳米线阵列模拟人类视网膜结构,通过含材料液体的仿生腔体,将光信号转换为电化学信号,并经由液态金属导线传输。
这一设计有效解决了传统平面成像器件的边缘畸变问题,实现了160°视场角覆盖。
回顾电子眼发展历程,技术进步令人惊叹。
早期的电子眼技术仅能达到60像素解析度,患者只能看到光线和物体的粗略轮廓。
而如今的3D仿生眼不仅在结构上更贴近人眼,在分辨率和清晰度方面也达到了更水平较高,成为眼科医学领域的重大突破。

3D仿生眼球:
50万元RMB
传统义眼/基础版3D打印眼球:
5万元起步
成本构成:
原材料成本是首要因素。
3D仿生眼球需要特殊的生物相容性材料,这些材料必须不被人体排斥,同时具备一定的韧性和透明度。
制造眼球外壳的高端医用级硅胶或特殊聚合物,以及模拟视网膜功能的纳米级感光元件,其原材料稀缺且昂贵。
研发投入:
从基础科研到无数次实验尝试,再到临床试验,科学家们投入了大量的时间和精力。
范志勇团队经过多年攻关,才解决了液态金属导线与纳米线连接的直径匹配问题,以及微小零件带来的量产难题。
制作工艺:
3D仿生眼球需要高精度的3D打印技术,将不同材料更好组合在一起,每个细节都不能出错。
打印完成后,还需进行精细的组装和调试,确保眼球各部分能协同工作,模拟出真实眼球的视觉功能。
然而,市场上有一种“5万元起步”的说法。
这一价格点可能指的是传统义眼或基础版本的3D打印眼球。
传统义眼片价格在几千到几万元不等,但这类产品只能改善外观,无法改善视力。

3D仿生眼球并非适用于所有视力障碍患者。
根据现有研究,视网膜色素变性患者可能是首要受益群体。
国内外约有2000万人受此疾病困扰,仿生眼球有望为他们带来光明。
外伤导致眼球缺损患者:
国内外每年新增700万视力障碍病例中,相当一部分是外伤性眼球缺损造成的。
这些患者眼球结构受损,但视神经可能仍保持完好,为仿生眼球提供了可能。
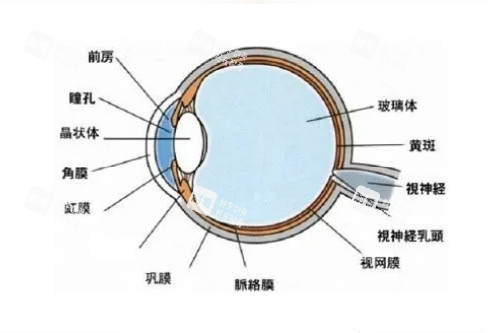
视网膜色素变性和黄斑变性等视网膜疾病患者:
对于因视网膜疾病或外伤导致失明的患者,3D人工眼球可以替代受损的眼球结构,将光信号转化为神经信号,通过与视神经的连接让盲人重获光明。
不适用人群:
仿生眼球对患者眼部条件有一定要求,例如需要相对完整的视神经通路。
对于那些视神经重度受损或完全坏死的患者,仿生眼球可能难以发挥作用。
儿童患者:
因眼眶仍在发育,需要更频繁地更换义眼片,这也增加了治疗复杂度。
医生通常会建议等待孩子眼眶发育相对稳定后再考虑植入手术。
关于3D仿生眼球的上市时间,市场上流传着各种说法。
事实上,这项技术尚未正式上市,仍处于研发和试验阶段。
香港科技大学团队:
曾于2020年设定目标,希望“五年内实现应用”,即2025年落地。
然而,由于临床试验的复杂性,实际进展已晚于原计划。
目前预计,该技术可能要到2027年左右才能上市。
技术障碍:
生物相容性是一大挑战——仿生眼球需要与人体组织长期共存而不产生排斥反应。
稳定性也需进一步验证,电化学元件的性能会随时间逐渐衰减,团队正致力于将使用寿命提升至10年以上。
生产工艺难题:
液态金属导线微型化制造工艺要求极高,直径需缩小至100微米以内。
加上微小零件带来的量产难题,都使得仿生眼的制造成本居高不下,规模化生产面临挑战。
国内外范围内,类似技术也在竞赛中。
澳大利亚莫纳什大学的“Gennaris仿生视觉系统”和法国Pixium Vision公司的PRIMA技术都在积极推进。
这些竞争有助于推动整个领域发展,但也可能影响各国监管机构的审批节奏。

当前,3D仿生眼球未被纳入报销范围。
各地政策主要针对常规医疗项目和器材,对这种价格高昂的新兴医疗产品尚未开放报销渠道。
未来报销可能性:
随着技术成熟和成本降低,如果3D仿生眼球的临床结果获得广泛认可,有可能被纳入特殊医疗项目报销范围。
专项医疗救助项目或慈善机构介入也可能为部分患者提供费用支持。
价格趋势:
从长远看,技术价格有望逐步下降。
美国明尼苏达大学团队在3D打印眼球领域取得的进展表明,随着技术进步和规模化生产实现,生产成本可能大幅降低。
韩国科研团队利用患者培育的生物墨水打印角膜基质层,也为降低排斥反应和治疗成本提供了新思路。
未来5-10年,随着竞争产品出现和技术普及,仿生眼球价格可能逐步下降,让更多患者受益。
但短期内,由于研发成本和生产工艺限制,价格难以大幅降低。
尽管3D仿生眼球前景广阔,但仍存在局限性。
当前技术主要实现计算机对电信号的识别,但要让感光设备与大脑真正协同工作,生成清晰影像,仍面临挑战。
视神经信号转换误差率约18%,需优化脑机接口算法。
技术限制:
仿生眼球对眼球完整性要求较高,需要一定程度的眼内结构完整性才能发挥作用。
这对于那些完全失去眼球或眼部重度畸形的患者来说,可能构成障碍。
伦理问题:
数据靠谱是一大担忧——虹膜特征等生物信息存储可能引发隐私泄露风险。
技术公平性更值得关注:发展我各国患者可能因医疗资源不均而错失治疗机会。
人类增强边界问题:
仿生眼球可能带来夜视、变焦等“超视力”功能,这是否应该被允许?
这已超出治疗范畴,进入人类增强领域。
面对这一新兴技术,患者需要保持理性态度。
超全评估自身状况:
包括失明原因、病程、眼部状况和整体健康状况。
了解特色眼科医生,进行详细检查,评估是否适合植入仿生眼球。
选择正规医疗机构:
应注意机构是否具备相关资质,医生是否有丰富经验。
在决定前,了解产品的技术路线、成功术例和可能风险,确保所选产品符合各国医疗器械标准。
心理准备:
仿生眼球可能无法完全替代真实眼睛的所有功能,或者存在一定使用难度和学习成本。
患者需要有合理期望,并准备好适应过程。
经济方面:
鉴于价格高昂,患者可关注政策动态、慈善项目支持或多期付款可能性。
同时,做好术后改善预算,包括可能需要的视觉训练和定期检查费用。
对于符合条件的患者,参与临床试验也是一条路径。
但需清楚了解试验性质,包括可能风险和权益维持。
等待在诊室外的李伟深吸一口气。
他想起了同样失明的朋友张大爷的话:“技术再靠前,也不如我们心里的光重要。
”或许,真正的光明不仅来自于科技的仿生眼球,更来自于面对黑暗时的勇气和希望。
科技的发展日新月异,我们有理由相信,不久的将来,仿生眼球技术将会更加成熟、普惠。
对于那些在黑暗中等待的患者来说,这一天值得期待。
屏幕前的你,是否曾想象过盲人重见光明的那一刻?
当你闭上眼睛三秒钟,试着感受一下黑暗的国内外,或许会对这项技术的意义有更深的理解。