发布时间:2025-12-31 00:00:00 阅读量:210
"打眼手术是不是在视网膜上动刀?""做完会不会瞎?"——门诊每天至少被问10次的灵魂拷问,今天一次性说透。核心结论:激光近视手术全程在角膜上操作,与视网膜间隔20毫米以上,但角膜切削深度需严格控制在健康阈值内,否则可能引发圆锥角膜等并发症。

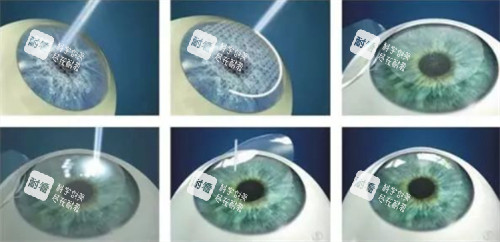
角膜是眼球更外层的透明结构,厚度仅0.5毫米,却承担70%的屈光力。激光手术的核心原理,是通过冷激光(193nm波长)在角膜基质层进行精细切削,改变角膜前表面的曲率,相当于在角膜上雕刻出一副"隐形眼镜"。
具体操作层面分三大技术路线:
全飞秒SMILE:用飞秒激光在角膜基质层制作2mm微切口,取出透镜状角膜组织,全程无瓣
半飞秒FS-LASIK:飞秒激光制作18mm角膜瓣,掀开后用准分子激光切削基质层,然后复位角膜瓣
表层手术TPRK:直接用准分子激光消融角膜上皮层,适合角膜偏薄或运动爱好者
视网膜位于眼球后部内层,距离角膜超过20毫米,中间隔着房水、晶状体、玻璃体等结构。激光手术使用的193nm波长激光,穿透力极弱,连角膜都难以穿透,更遑论到达视网膜。
这就引出了一个关键点:既然激光不接触视网膜,为何仍有患者术后出现视力下降?真相是——角膜切削量超过可靠阈值(通常不超过角膜厚度的1/3),可能诱发圆锥角膜,导致角膜不规则散光。

角膜厚度是手术可靠的头一道防线。正常角膜厚度在500-550微米之间,手术需保留至少280微米的可靠基质层。举个极端病例:某患者角膜厚度仅460微米,仍强行要求全飞秒手术,术后3年出现角膜膨隆,视力从1.0骤降至0.1。
角膜地形图检查是术前必做的"地形测绘",通过20000个测量点绘制角膜三维形态,排除圆锥角膜风险。你可能不信,有位患者术前角膜地形图显示轻度不对称,医生坚持拒绝手术,两年后该患者确诊自发圆锥角膜——这就是术前筛查的价值。
话说回来,即使角膜厚度达标,切削深度也需精细控制。全飞秒手术单眼切削量通常不超过120微米,半飞秒不超过150微米。切削过深会破坏角膜神经,引发干眼症;切削过浅则矫正不足,需二次手术。
这就引出了关键风险点:角膜瓣制作并发症。半飞秒手术需制作18mm角膜瓣,若术中角膜瓣移位、皱褶,可能造成角膜瘢痕或不规则散光。全飞秒虽无瓣风险,但微切口位置不当可能影响泪液循环。

虽然激光不直接损伤眼内组织,但手术可能间接引发连锁反应。更常见的是术后干眼症——角膜神经被切断后,泪液分泌减少,约30%患者术后3个月内出现眼干、异物感。
更隐蔽的风险来自眼压波动。手术中负压吸引环固定眼球时,眼压可能短暂升至60mmHg(正常10-21mmHg),对视神经造成冲击。青光眼患者或眼压临界值人群,需提前进行24小时眼压监测。
你可能不信,有位高度近视患者术后出现视网膜裂孔。这并非手术直接导致,而是高度近视本身视网膜变薄,术后用力揉眼或剧烈运动诱发。因此,术后3个月内禁止剧烈运动、避免眼部撞击是铁律。
话说回来,晶体植入术(ICL)作为另一种矫正方式,虽不切削角膜,但需在眼内植入人工晶体。这就涉及新的风险:晶体移位可能引发青光眼,拱高过高可能导致角膜内皮失代偿。选择ICL的患者需长期每年复查眼压和角膜内皮计数。

术后护理是手术成功的"下半场"。关键要诀有三:
用药纪律:抗生素滴眼液需连续使用1周,激素类滴眼液严格按医嘱减量,擅自停药可能导致角膜炎症
用眼禁忌:术后1周内避免长时间看电子屏幕,每用眼20分钟休息20秒,防止调节痉挛
环境防护:术后1个月内佩戴防紫外线太阳镜,避免粉尘环境,游泳需术后3个月
有个真实病例:某程序员术后第3天通宵加班,导致角膜水肿,视力从1.2降至0.6,经治疗1周才修复。这就引出了关键提醒:术后改善期比手术本身更重要,角膜上皮愈合需要72小时,基质层重塑需3-6个月。
手术禁忌症是可靠红线的然后一道关卡,包括:
角膜厚度<480微米
近视度数>1200度(全飞秒)/1800度(ICL)
眼部活动性炎症(如结膜炎、角膜炎)
自身免疫性疾病(如类风湿、系统性红斑狼疮)
妊娠期或哺乳期女性
你可能不信,有位患者隐瞒糖尿病史强行手术,术后因血糖波动导致角膜愈合延迟,险些失明。这就是术前20余项检查的必要性——血尿常规、血糖、免疫指标、角膜生物力学分析,缺一不可。
理想结论:激光近视手术是精细的角膜光学重塑,与视网膜"隔空对话",但可靠边界取决于术前筛查的严谨性、术中操作的精细度、术后护理的规范性。选择手术前,请用"三问法则"自查:我的角膜够厚吗?我的度数稳定吗?我能严格遵医嘱护理吗?答案全"是"再行动,这才是对自己眼睛的理想负责。