发布时间:2026-02-22 00:00:00 阅读量:186
在智能化时代,干眼症已成为困扰现代人的普遍眼健康问题。随着电子设备使用时间的延长和环境因素的改变,越来越多的人开始经历眼睛干涩、疲劳、刺痛等不适症状。本文将系统性地解析干眼症的发病机制、临床表现及科学防治方法,帮助读者齐全了解这一"现代文明病",掌握有效的预防和治疗策略,从而保护眼表健康,维持良好的视觉质量。
干眼症,医学特色术语称为"角结膜干燥症",是一种由多因素导致的复杂眼表疾病。其核心病理机制是泪液的质、量或动力学异常,造成泪膜稳定性下降,进而引发眼部不适症状和眼表组织损伤。正常泪膜由三层结构组成:更内层的黏蛋白层直接与角膜上皮接触,促进泪液铺展;中间的水液层占泪膜更大体积,提供氧气和营养物质;更外层的脂质层则像一层"油膜",有效防止泪液过快蒸发。这三层结构相互协作,共同维护眼表微环境的稳定。
当这一精密系统出现失衡时,就会导致干眼症的发生。根据国内外干眼研讨会的更新分类标准,干眼症主要分为两大类型:泪液缺乏型和蒸发过强型。泪液缺乏型干眼主要由泪腺分泌功能减退引起,常见于干燥综合征、糖尿病等全身性疾病患者,或长期使用某些抑制泪液分泌药物的人群。蒸发过强型干眼则更为普遍,约占临床病例的80%,主要原因是睑板腺功能障碍导致脂质层异常,泪液蒸发速率加快。值得注意的是,许多患者实际上是两种类型的混合体,既有泪液分泌不足,又存在蒸发过快的问题。
泪膜稳定性的破坏是干眼症发生的核心环节。健康人泪膜破裂时间通常大于10秒,而干眼症患者的泪膜往往在眨眼后几秒内就出现破裂,导致角膜暴露在空气中,引发一系列炎症反应和上皮损伤。这种损伤又会进一步加剧泪膜不稳定,形成恶性循环。近年来的研究还发现,干眼症与眼表神经感觉异常密切相关,部分患者即使泪液分泌量正常,仍可能因神经调节异常而感到明显不适。

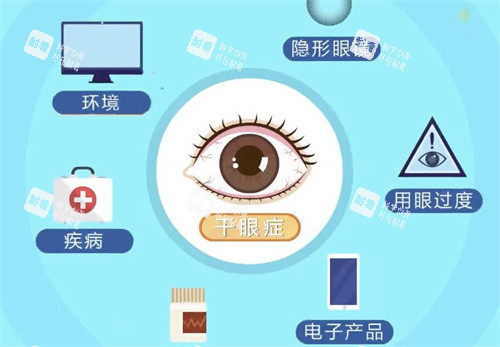
干眼症的形成是一个多因素交织的过程,环境因素在现代社会中扮演着越来越重要的角色。长时间盯着电子屏幕工作或娱乐时,人们会不自觉地减少眨眼次数,从正常的每分钟15-20次降至5-7次。这种"凝视行为"不仅减少了泪液分泌的神经反射刺激,还导致睑板腺脂质排出减少,加速泪液蒸发。现代办公环境中普遍存在的空调系统会显著降低空气湿度,研究表明,当环境湿度低于40%时,泪液蒸发速率会明显加快,增加干眼风险。此外,空气污染中的微小颗粒物和臭氧等也会刺激眼表,引发炎症反应,破坏泪膜稳定性。
年龄和性别是不可忽视的内在因素。随着年龄增长,特别是50岁以后,泪腺和睑板腺功能会逐渐衰退,泪液分泌量和质量都会下降。女性在更年期后由于雌激素水平变化,患干眼症的风险显著高于同龄男性,据统计,绝经后女性干眼症患病率可达男性的2-3倍。激素水平变化会影响睑板腺的脂质合成和分泌功能,这也是为什么许多更年期女性即使没有长时间用眼,也会出现顽固性干眼症状。
某些全身性疾病与干眼症有密切关联。自身免疫性疾病如干燥综合征、类风湿性关节炎、系统性红斑狼疮等常伴有重度的干眼症状,这是因为免疫系统错误地攻击了泪腺和唾液腺组织。糖尿病患者由于长期高血糖导致神经和微血管病变,可能影响泪腺的神经支配和血供应,造成泪液分泌减少。甲状腺功能异常,尤其是甲状腺相关眼病患者,也常常合并干眼症,这与眼睑闭合不全、眼球突出导致的泪液分布异常有关。
现代生活方式中的多项因素也在推高干眼症的发病率。隐形眼镜,特别是长期佩戴或护理不当的情况下,会干扰泪液正常交换,增加眼表摩擦,还可能引发缺氧和炎症反应。研究表明,隐形眼镜佩戴者干眼症发生率是非佩戴者的3-5倍。睡眠不足会降低角膜的敏感度,影响基础泪液分泌的神经调节机制。此外,某些常用药物如抗组胺药、抗抑郁药、β受体阻滞剂、激素类药物等,都可能通过抑制泪液分泌或改变泪液成分而诱发或加重干眼症状。
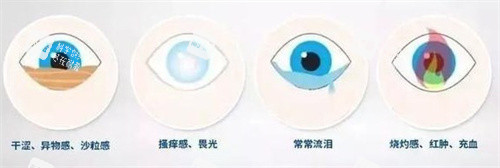
干眼症的症状表现多样,且具有个体差异性。更常见的症状是眼部干涩感,患者常描述为"眼睛像被砂纸摩擦"或"有异物感"。部分患者会感到眼睛疲劳沉重,尤其在长时间阅读或使用电子设备后症状加重。值得注意的是,有些患者反而会出现反射性泪液分泌增多,表现为阵发性流泪,这是因为眼表干燥刺激触发了保护性泪液分泌机制。视力波动也是干眼症的典型表现之一,患者常主诉"看东西一会儿清楚一会儿模糊",这是因为不稳定的泪膜导致光线折射不均,眨眼后泪膜暂时改善,视力也随之改善。
干眼症的体征表现需要特色眼科检查才能发现。通过裂隙灯显微镜检查,医生可以观察到睑缘充血、睑板腺开口堵塞或变形、泪河高度降低等改变。角膜荧光素染色检查可显示角膜上皮点状脱落,重度者甚至出现丝状角膜炎—角膜上皮形成细小的丝状物,随眨眼摩擦眼球造成剧烈疼痛。泪膜破裂时间是诊断干眼症的重要指标,医生会在患者结膜囊内滴入荧光素钠,用钴蓝光观察然后一次完整眨眼至泪膜出现头一个干燥斑的时间,短于10秒提示泪膜稳定性差。
临床常用的干眼症诊断试验包括Schirmer试验和酚红棉线试验。Schirmer试验分为无麻醉和有麻醉两种形式,无麻醉Schirmer试验主要评估反射性泪液分泌功能,方法是将特制滤纸条置于下睑外侧结膜囊,5分钟后测量湿润长度,小于5mm为异常;有麻醉Schirmer试验则评估基础泪液分泌,需先表面麻醉后再放置滤纸,小于3mm提示基础分泌不足。酚红棉线试验是将一段35mm长的特殊棉线置于下睑结膜囊,15秒后取出测量变红长度,小于20mm提示泪液分泌减少。这些检查方法各有侧重,医生会根据患者具体情况选择合适的检查组合。
近年来,干眼症诊断技术不断进步。眼表综合分析仪可以齐全评估泪河高度、睑板腺形态功能、泪膜动力学等多项指标;角膜地形图能客观记录泪膜质量对视觉质量的影响;共聚焦显微镜可在活体状态下观察角膜神经和上皮细胞的变化;泪液渗透压测量和炎症标志物检测则有助于判断干眼症的重度程度和亚型分类。这些较高诊断技术的应用使干眼症的诊断更加比较准,为个体化治疗方案的制定提供了科学依据。
干眼症的治疗需遵循个体化原则,根据病因、类型和重度程度制定阶梯式治疗方案。对于轻度干眼患者,人工泪液是首要选择治疗药物。市售人工泪液种类繁多,成分和黏稠度各异,患者应在医生指导下选择更适合的产品。不含防腐剂的人工泪液适合频繁使用(每天超过4次)的患者;凝胶或膏剂型人工泪液黏稠度高,滞留时间长,特别适合夜间使用;含脂质成分的人工泪液对蒸发过强型干眼结果显著。需要提醒的是,人工泪液只能暂时缓解症状,不能从根部治疗干眼症,过度依赖还可能抑制自身泪液分泌。
针对睑板腺功能障碍的治疗是管理蒸发过强型干眼的关键。家庭护理包括每日1-2次的热敷(40-45℃)和睑缘清洁,热敷可融化凝固的睑脂,建议使用特色热敷眼罩而非普通热毛巾,以确保恒温和充分接触。睑板腺按摩应在热敷后进行,用食指从睑缘向睫毛方向轻轻按压,促进睑脂排出。医院内的特色治疗包括睑板腺探通、强脉冲光治疗(IPL)和热脉动治疗(Lipiflow)等。强脉冲光治疗不仅能改善睑板腺功能,还能减轻睑缘炎症,临床研究显示其效率较高可达70-80%。
降低炎症治疗在中重度干眼症管理中占据重要地位。低浓度环孢素A滴眼液(0.05%)能抑制T细胞活化,减轻眼表炎症,改善泪液分泌功能,通常使用4-6周后开始显效,长期使用结果更佳。糖皮质激素滴眼液短期使用可快速控制炎症,但需严格遵医嘱,避免长期使用引发青光眼、白内障等副作用。近年来,新型降低炎症药物如他克莫司滴眼液、利替曲班滴眼液等也为难治性干眼提供了更多选择。对于伴有明显角膜上皮损伤的患者,可考虑使用自体血清滴眼液或促上皮生长因子滴眼液,促进眼表修复。
生活方式调整是干眼症管理的基础措施。遵循"20-20-20"护眼法则:每使用电子设备20分钟,抬头眺望20英尺(约6米)远处20秒,可有效减轻数字视疲劳。有意识增加眨眼次数,特别是完全闭合的"保护性眨眼",有助于睑脂均匀分布。改善工作环境,保持室内湿度在40%-60%之间,使用空气加湿器时需注意定期清洁避免微生物污染。调整电脑屏幕位置,使屏幕中心略低于眼睛水平线10-20cm,观看距离保持在50-70cm,可减少睑裂宽度,降低泪液蒸发速率。饮食调整同样重要,增加富含ω-3脂肪酸的食物摄入(如深海鱼、亚麻籽、核桃等),研究显示每日补充1000-2000mg的EPA+DHA可显著改善干眼症状。
对于传统治疗无效的重度干眼症患者,可考虑手术治疗。泪小点栓塞术通过暂时或长久性封闭泪液引流通道,延长自身泪液在眼表的停留时间,是靠谱有效的小创口手术。颌下腺移植术适用于极重度干眼患者,将分泌黏液为主的颌下腺移植至颞部,导管改道至结膜囊,可提供持续湿润。近年来,新型治疗技术如巩膜镜、泪液蒸发抑制眼镜、神经刺激器等也为难治性干眼带来了希望。无论采取何种治疗方式,患者都应保持耐心,干眼症的治疗通常需要数周甚至数月才能显现明显结果,定期随访和方案调整至关重要。