发布时间:2025-06-06 18:02:17 阅读量:1112
在眼科医疗领域,人工晶体的选择直接关系到白内障等眼疾患者的术后视觉质量与生活品质。当前市场上,进口人工晶体单只价格从数千元至万元以上的跨度引发广泛关注。这一价格差异并非单纯由品牌溢价决定,而是材质特性、工艺精度、功能设计及临床结果的综合性体现。本文将从技术维度解析价格构成逻辑,为患者提供理性决策参考。

人工晶体的材质选择直接影响其植入后的稳定性和视觉表现。目前主流材质包括疏水性丙烯酸酯、亲水性丙烯酸酯及硅胶等。
疏水性丙烯酸酯因其低蛋白质吸附特性,可显著降低后发性白内障发生率,临床数据显示其术后5年囊膜混浊率低于5%,但材料提纯与加工难度较高,成本较普通材质提升约30%。
亲水性丙烯酸酯虽具有更好的折叠性能,但其表面电荷特性可能导致细胞黏附增加,需通过表面改性技术弥补缺陷,这类工艺优化直接推高生产成本。
特殊功能材质如某些品牌采用的紫外线吸收剂共混技术,在满足光学透明性的同时实现紫外线防护功能,这类复合材料的研发成本较传统材质增加2-3倍。
材质选择还需考虑患者个体差异。例如,前房深度较浅者需选用更薄型设计材质,这类定制化材质的研发分摊成本更高。值得注意的是,材质本身无肯定优劣之分,关键在于与患者眼部条件的匹配度。

高端人工晶体的制造涉及多学科技术交叉:
光学面精密加工:采用非球面设计可减少球面像差,但加工误差需控制在10纳米以内,这对机床精度和工艺环境提出极高要求。
边缘处理技术:直角边缘设计能有效抑制上皮细胞迁移,但边缘锐度需通过材料束蚀刻实现,单片晶体加工时间较普通设计延长40%。
襻形力学优化:通过有限元分析模拟晶体在囊袋内的应力分布,C型襻或改良L型襻设计可提升居中稳定性,但模具开发成本达百万。
个性化定制进一步推高成本。以散光矫正型晶体为例,需根据患者角膜地形图数据调整柱镜轴位,这种"一患一晶"模式使生产成本增加50%以上。三焦点晶体更需在有限空间内实现三个焦点的光学优化,设计迭代次数是单焦点晶体的5倍以上。
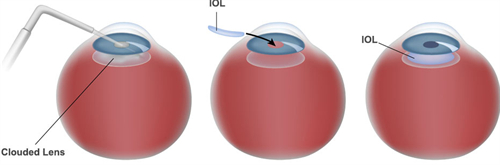
功能性晶体的价格差异本质是技术附加值的体现:
多焦点技术:通过衍射或折射原理实现远中近全程视力,但光能利用率下降会导致对比敏感度降低,需通过光学仿真优化设计,研发周期长达5-8年。
可调节技术:利用硅胶弹性实现约2D的调节力,但材料疲劳测试需模拟10万次调节循环,可靠性验证成本高昂。
EDOF连续视程:采用阶梯渐进技术扩展焦深,但像差控制难度呈指数级增长,专有技术授权费占成本构成的重要部分。
临床研究表明,功能性晶体可使患者脱镜率提升60%-80%,但需注意,并非所有患者都能适应多焦点光学设计。术前生物测量精度、医生沟通充分性及患者用眼习惯均影响结果。

当前市场形成四个价格梯队:
基础单焦点(1000-3000元):满足基本视力需求,适合经济敏感型患者。
非球面单焦点(3000-6000元):改善夜间视力,性价比优势显著。
功能性晶体(8000-15000元):提供散光矫正或多焦点功能,需严格术前评估。
高端定制晶体(15000元以上):集成多项技术,适合特殊眼部条件患者。
价格选择需遵循"三匹配原则":晶体功能与眼部条件匹配、视觉需求与生活场景匹配、经济承受力与价值预期匹配。值得关注的是,带量采购政策正推动部分高端晶体价格下探,但新功能晶体仍存在技术壁垒。

人工晶体领域呈现三大发展趋势:
材料革新:疏水性丙烯酸酯占比已超70%,生物相容性持续优化。
智能植入:AR导航辅助系统使晶体定位精度达0.1mm级。
功能延伸:可调节晶体进入临床三期,有望实现术后动态视力调节。
患者选择晶体时,应重点关注医疗机构的技术匹配度。数据显示,综合医院高端晶体使用量占比达65%,但基层医院在常规晶体植入领域已形成规范路径。建议建立"术前评估-术中导航-术后管理"的全流程决策体系,避免单一价格导向。
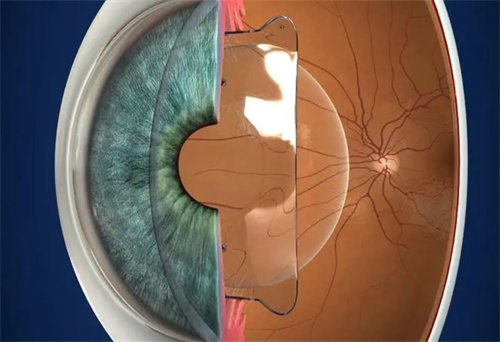
进口人工晶体的价格差异是技术投入、临床价值与市场定位的综合体现。患者应在充分了解自身眼部条件的基础上,结合日常用眼需求、经济承受能力及新技术获益预期进行选择。随着国产晶体技术突破和集采政策深化,未来市场将形成"高端进口+中端国产"的梯度供给格局,但技术本质决定的价值规律不会改变——适合的才是更好的。