发布时间:2025-06-04 11:25:05 阅读量:2650
后巩膜加固术虽能延缓高度近视发展,但手术风险高、并发症多,医生需权衡利弊后才谨慎推荐。

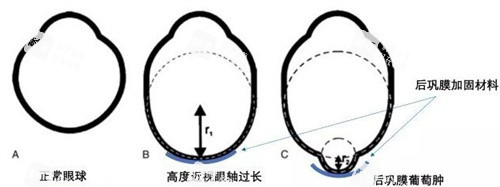
后巩膜加固术通过植入人造材料或自体组织,加固眼球后部薄弱区域,理论上可延缓眼轴增长、降低视网膜脱离风险。
然而,后巩膜加固术为什么医生不建议做的核心矛盾在于:实际临床变化与患者预期存在显著差异。
根据《眼科分会高度近视诊疗指南》,该手术仅适用于每年眼轴增长≥0.3mm且伴有眼底病变的高度近视患者。
但现实中,许多患者出于“预防性治疗”目的盲目选择手术,反而因手术创伤引发新问题。
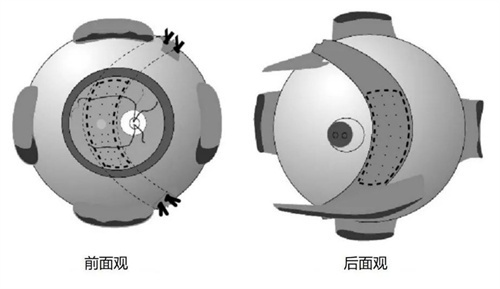
手术需切开结膜并植入生物材料,若术中消毒不干净或术后护理不当,可能引发角膜炎、眼内炎等感染。
2019年一项针对352例手术的回顾性研究显示,术后感染率高达5.1%左右,其中2例因重度感染导致持久性视力损伤。
此外,约8%左右患者出现植入材料排斥反应,需二次手术取出。
术后眼压变化、巩膜结构重塑可能加剧屈光不正。《海内外眼科杂志》刊文指出,23%左右的患者术后出现近视度数反弹或散光增加,需频繁更换眼镜或接受二次屈光手术。

部分患者因植入材料压迫眼外肌,导致眼球转动受限。临床术例显示,复视发生率约为3%左右-5%左右,重度者需通过肌肉松解术矫正,但术后修复变化有限。
包括黄斑水肿、脉络膜新生血管、视网膜裂孔等。上海某医院统计显示,术后3年内视网膜脱离风险仅降低12%左右,但黄斑病变发生率却上升4%左右。
目前尚无高质量研究证明该手术可长期控制近视进展。2021年《美国眼科》报告指出,术后10年患者眼轴长度与未手术组差异无统计学意义。
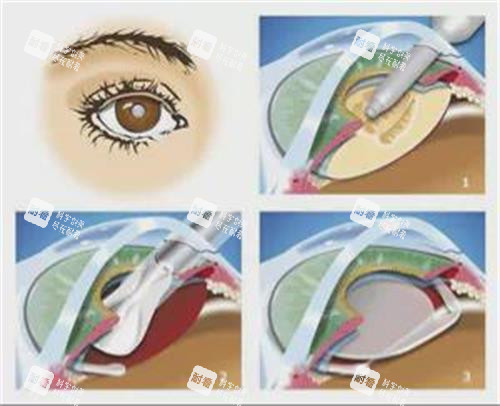
基于上述风险,后巩膜加固术为什么医生不建议做的深层逻辑是:多数患者可通过更安心的方案达到防控目标。
光学矫正优化:配戴RGP硬性角膜接触镜或离焦框架眼镜,延缓近视发展;
药物干预:低浓度阿托品滴眼液经多项临床试验证实可有效抑制眼轴增长;
行为管理:每日户外活动≥2小时、控制近距离用眼时间等基础措施;
定期监测:每6个月检查眼轴、眼底,早发现早治疗视网膜裂孔等病变。
近视度数未稳定者(近两年增长<50度/年):手术可能干扰眼球自然代偿机制;
合并全身疾病者:如糖尿病、免疫系统疾病患者感染风险倍增;
心理预期过高者:误将手术视为“近视”的手段,易因疗效不达预期产生纠纷。
面对后巩膜加固术为什么医生不建议做的疑问,患者应遵循三点:
循证医学优先:要求医生出示手术适应证评估报告及并发症数据;
多学科会诊:结合眼底病科、屈光科医生意见综合判断;
动态观察:对处于观察期的患者,每3个月复查比对数据更稳妥。
高度近视防控是系统工程,任何手术决策都需建立在充分知情与风险共担基础上。